Em tratamento precoce, com até cinco dias de sintomas para entrar com a medicação, medindo mortalidade, existem atualmente 15 estudos. Todos, por unanimidade, trazem resultados positivos para os pacientes que receberam hidroxicloroquina.
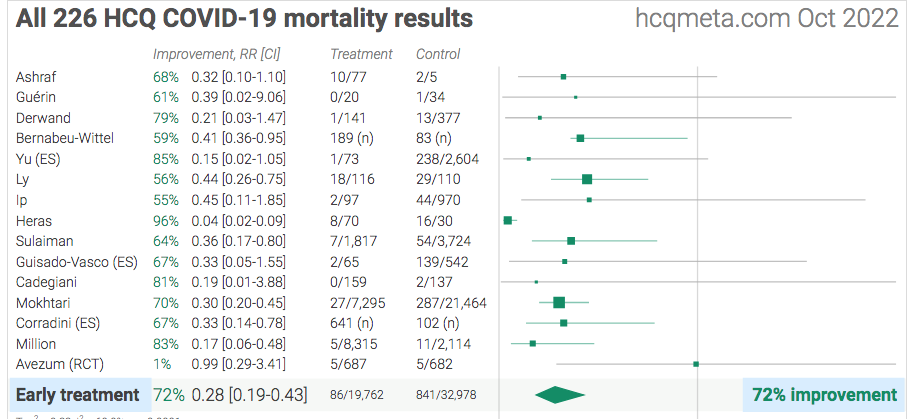
Tabela: Na primeira coluna, na esquerda, o nome do principal autor de cada estudo. Na segunda coluna, a porcentagem de redução de mortalidade medida. Na última linha, abaixo, a soma total dos estudos. Entre as 19.762 pessoas tratadas, foram apenas 86 óbitos. Entre as 32.978 pessoas que não receberam a medicação, foram 841 óbitos. A redução total constatada é de 72%.
Entretanto, esses estudos acima não são o “padrão ouro”, os randomizados e duplo cego. São estudos observacionais. De qualquer modo, estudos observacionais comprovam, sim, eficácia de medicamentos, afinal, historicamente, os estudos padrão ouro coincidem seus resultados com os observacionais, principalmente quando a eficácia é alta, acima de 8%. É o que explica o estudo de Andrew Anglemeyer, epidemiologista da Universidade de Otago, na Nova Zelândia. Seu estudo, revisado por pares e publicado em 2014 na Cochrane Library, concluiu que não existem diferenças significativas de resultados entre estudos observacionais e o “padrão ouro”.
Contudo, existem hoje, também, seis estudos “padrão ouro”, de tratamento precoce com a hidroxicloroquina.
Os estudos “padrão ouro” da HCQ em tratamento precoce
Aqui, abaixo, estão todos os estudos “padrão ouro”, controlados por placebo, avaliando a hidroxicloroquina em tratamento ambulatorial contra a COVID-19. Eles não são limitados a poucos dias de sintomas, mas são em tratamento ambulatorial, com alguns chegando em até 8 dias de sintomas.
Infelizmente, até hoje, com mais de dois anos de pandemia, não foi feito nenhum estudo como o realizado com o patenteado Paxlovid, que incluiu um grande número de pacientes e, no máximo, até 3 dias(!) de sintomas, a janela de ouro dos tratamentos antivirais.
Entretanto, dos seis estudos ambulatoriais existentes, todos, por unanimidade, são positivos para o desfecho da diminuição da necessidade de hospitalização. Em todos os estudos, os pacientes que tomaram hidroxicloroquina se saíram melhor do que os pacientes que tomaram placebo.
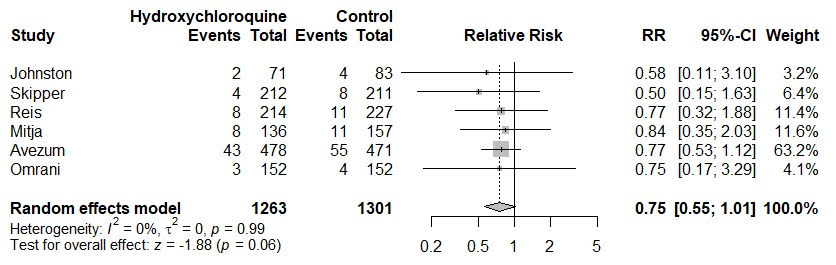
Johnston: risco de hospitalização 29,9% menor. No grupo tratamento, 5 de 148 (3,4%), precisaram ser hospitalizados. No controle, 4 de 83 (4,8%). A inscrição foi uma mediana de 5,9 dias após o início dos sintomas (6,2 e 6,3 nos braços de tratamento). (link para o estudo).
Skipper: não está muito clara a quantidade de tempo após o início dos sintomas, mas é tratamento ambulatorial. Um autor relata que o tempo de início do tratamento não foi registrado. Supostamente seriam até 4 dias de sintomas, mas foram incluídas 6 pessoas que se inscreveram além desse tempo, embora não correspondam aos critérios de inclusão do estudo, reduzindo assim a eficácia. Risco de hospitalização 49,4% menor. No grupo de tratamento, foram 4 de 231 internados, (1,7%), e no controle, 8 de 234 (3,4%). (link para o estudo).
Reis: embora o título do estudo diga “tratamento precoce”, o tratamento foi relativamente tardio, com a maioria dos pacientes com mais de 5 dias do início dos sintomas. Risco de hospitalização 24,0% menor. No grupo tratamento, 8 de 214 (3,7%) precisaram ser hospitalizados. No controle, 11 de 227 (4,8%). (link para o estudo).
Mitja: este artigo tem valores conflitantes, a tabela S2 mostra 12 internações de controle, enquanto a tabela 2 mostra 11. No título, o artigo fala em “tratamento precoce”, mas o atraso do tratamento é desconhecido neste momento. Eles relatam um atraso de até 120 horas após os sintomas mais um atraso adicional não especificado onde a medicação foi fornecida aos pacientes na primeira visita domiciliar. Risco de internação 16,0% menor. No grupo tratamento, 8 de 136 (5,9%). No grupo controle 11 de 157 (7,0%). (link para o estudo).
Avezum: risco de hospitalização 23,5% menor. Foram, no grupo tratamento, 44 de 689 (6,4%), e no grupo controle, 57 de 683 (8,3%). Este estudo possui uma análise de subgrupo verificando a eficácia dos pacientes que iniciaram a medicação com menos de 4 dias de sintomas, mostrando, neste grupo, valores maiores: 40,0% de redução de necessidade de hospitalizações entre esses pacientes. (link para o estudo).
Omrani: eram pacientes de relativo baixo risco, reduzindo o contraste entre os grupos tratamento e placebo. Risco de internação 12,5% menor. No grupo tratamento, 7 de 304 (2,3%) precisaram ser internados. No grupo controle, 4 de 152 (2,6%). (link para o estudo).
O gráfico de meta-análise acima, analisando as necessidades de hospitalizações nos estudos “padrão ouro”, foi feito por Daniel Tausk, professor de matemática da USP. O p-valor, medida estatística de meta-análises, que são estudos de estudos, ficou em 0.06. Exatamente na margem da significância estatística. “Hospitalização é um evento raro nos estudos, e por isso é difícil encontrar um resultado estatisticamente significante sem uma amostra muito grande”, afirmou Tausk.
O matemático fez outra observação, explicando que podemos encontrar significância estatística olhando para outros resultados do estudo: “Skipper avaliou redução de severidade de sintomas. Era o desfecho primário. Entre os pacientes que tomaram ao menos 75% dos comprimidos, a redução foi de 19.5% com p-valor=0.022. É o único dos artigos olhando para severidade”, afirmou.
Tausk, juntamente com Claudia Paiva, professora da UFRJ, enviaram uma carta ao editor da Annals of Internal Medicine com essa análise. A carta foi publicada no periódico.
Por fim, os estudos “padrão ouro”, trouxeram exatamente os resultados esperados, previstos pela ciência, confirmando os estudos observacionais.
Hidroxicloroquina em profilaxia pré-exposição
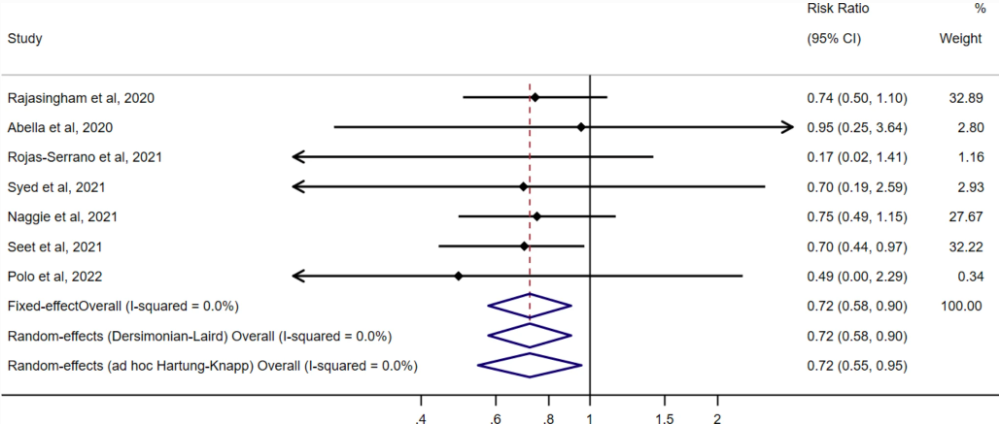
Já em profilaxia pré-exposição, também baseado em estudos “padrão ouro”, os dados concluem que a eficácia é significativa. É o que diz o estudo “Systematic review and meta-analysis of randomized trials of hydroxychloroquine for the prevention of COVID-19“, revisado por pares e publicado no prestigiado periódico European Journal of Epidemiology, de alto impacto. A meta-análise, o nível mais alto de evidência científica, foi feita por pesquisadores de Harvard, uma das mais conceituadas universidades do mundo. No site do MPV, nós publicamos uma notícia relatando os resultados deste estudo, além de uma resposta a checadores de fatos. Além de outra, explicando a pesquisadores que se confundiram na leitura do estudo.
Hidroxicloroquina em profilaxia pós-exposição
É quando toma-se o medicamento após ter contato com alguém infectado, com o objetivo de evitar contrair a doença. Há alguns estudos. O mais importante foi publicado na NEJM. O estudo mostra resultado positivo, com 17% menos infecções no grupo tratamento, em comparação com o grupo placebo, mas sem atingir a significância estatística, pelo estudo ser pequeno.
Entretanto, duas reanálises dos dados sobre este estudo, incluindo as pessoas que tomaram as medicações apenas nos primeiros dias após o contato, mostraram resultados significativos. Uma delas, Wiseman et al., encontrou uma redução de 42% na chance de se infectar, de modo estatisticamente significativo. Em outra, Watanabe concluiu: “De 0 a 2 dias após a exposição ao vírus, a redução relativa estimada nos resultados sintomáticos é de 72% após 0 dias, 48,9% após 1 dia e 29,3% após 2 dias”.
“O estudo original incluiu pacientes que iniciaram tratamento após 4 dias de exposição, ou mais, se contarmos atrasos de entrega da droga, o que para profilaxia pós-exposição é um intervalo nada razoável”, explica Tausk, lembrando que nos estudos para evitar a AIDS, o tempo é contado em horas para ter efeito, não em dias.
Ou seja, há resultados positivos, em estudos “padrão ouro”, controlados por placebo, em profilaxia pré-exposição, pós-exposição e em tratamento ambulatorial.
Conclusões MPV
É impossível, diante dos dados científicos, dizer que hidroxicloroquina “não funciona” contra a COVID-19. Conclusões assim só podem partir de pessoas que não entendem nada de ciência ou possuem interesses escusos.
Atualização em 5 de janeiro de 2024:
Quando este artigo foi publicado, em novembro de 2022, tínhamos 15 estudos medindo mortalidade em tratamento precoce (até 5 dias de sintomas) e todos, por unanimidade, eram positivos. Agora em vez de 15, são 16 estudos. E este último, ( et al) publicado em junho de 2023, também é positivo. Ou seja, ele apenas confirmou todos os 15 anteriores.